Situs inversus como hallazgo en dolor abdominal Dr. Daniel Pacheco Ambriz Dr. Martin Martínez Rangel 29 de octubre 2024 Femenino de 36 años, sin antecedentes patológicos de relevancia. Acude al servicio de urgencias por dolor abdominal tipo cólico, con intensidad 10/10, acompañado de fiebre de 38 grados, se agregó náuseas hasta llegar a emesis en […]
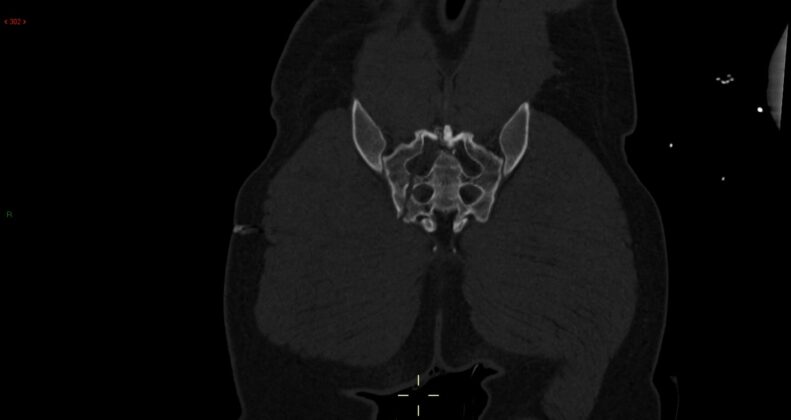
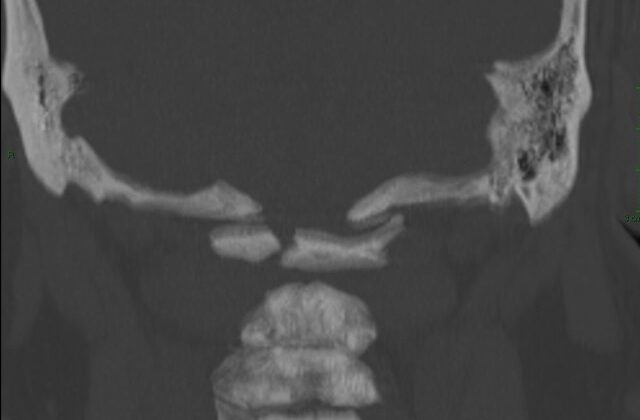
Masculino 14 años es traído a urgencias por madre en medios propios tras sufrir contusión con pelota en región mandibular derecha, generando dolor en zona contundida y aumento de volumen, ante ello, madre administra paracetamol 500 mg vía oral con horario, tras 48 horas no presenta mejoría clínica por lo que decide acudir a valoración, negando cambio de coloración, aumento de temperatura local, fiebre, limitación al movimiento o alguna otra sintomatología, solo persistencia del dolor y aumento de volumen.
En el abordaje inicial de todo paciente que ingresa a la sala de urgencias, está la toma de signos vitales (presión arterial, oximetría de pulso, temperatura, frecuencia respiratoria y frecuencia cardiaca). En ocasiones, se subestima la taquicardia asociándolo a una cuestión de estrés. Sin embargo, la taquicardia “nunca es buena”, siempre tiene un razón de ser.
Inicia 7 días previos con incremento en trabajo respiratorio y disnea progresiva. A su ingreso con SpO2 del 70% requiriendo intubación y ventilación mecánica, se realiza tomografía simple de tórax, donde se evidenciaron espacios enfisematosos con patrón reticular, múltiples opacidades asociadas a bronquiectasias y panal de abejas (agrupaciones de espacios aéreos quísticos subpleurales con paredes definidas).
Femenino de 51 años de edad, con antecedente de carcinoma ovárico, acude al departamento de urgencias posterior a presentar disnea de inicio súbito acompañado de dolor torácico.
Ingresa con inestabilidad hemodinámica, se realiza electrocardiograma con taquicardia sinusal, patrón de Mc Ginn-White (S1 Q3 T3), escalas de Ginebra, Wells y PERC con alta probabilidad de tromboembolia pulmonar, dímero-D por encima del punto de corte.
Masculino 23 años, es llevado al servicio de urgencias por personal prehospitalario, tras presentar caída libre al perder control de paracaídas, a una altura aproximada de 7 metros, menciona caer contra terracería de “sentón”; con dolor intenso en región lumbosacra y menciona pérdida de la sensibilidad en región perianal y genital, así como relajación del esfínter anal.
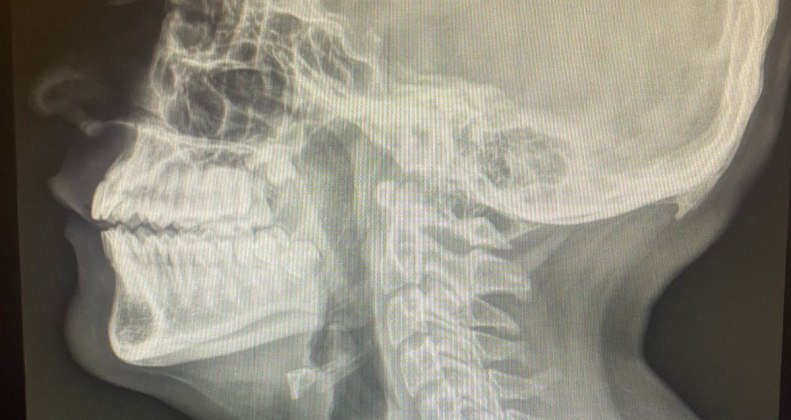
Masculino 59 años, es llevado al servicio de urgencias por personal prehospitalario, tras sufrir caída de escalera a 2 metros de alto aproximadamente al estar cambiando un foco, menciona perder estabilidad y caer contra concreto, golpeando región occipital y occipucio; con dolor intenso en columna cervical tras caída.
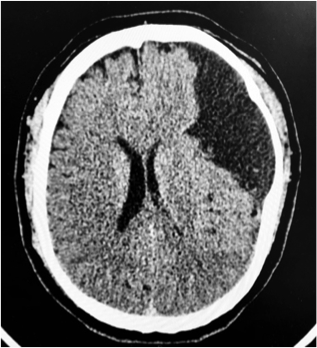
Antecedente de un episodio de crisis convulsiva en la infancia sin protocolo de estudio. Se ingresa a la sala de urgencias con diagnóstico de cefalea en estudio, se solicita tomografía simple de cráneo la cual muestra lesión extra axial con densidad líquida que ocupa el lóbulo temporal izquierdo y que condiciona…










Comentarios recientes