31 de marzo 2023
Introducción
La profesionalización de la medicina prehospitalaria exige nuevos retos a los proveedores; mejores técnicas de abordaje, evaluación y tratamiento se aplican día con día haciendo del personal paramédico un eslabón cada vez más fuerte en la cadena de atención médica urgente.
Esto contrasta con la atención al paciente psiquiátrico; la poca frecuencia con la que se atiende a comparación de otras urgencias, el desconocimiento del tema y la falta de enfoque hacen que estos servicios sean de menor interés en las aulas; esto, añadiendo, además, el contexto de la medicina prehospitalaria: escenarios no controlados y la necesidad de tomar decisiones en poco tiempo, convierten la atención de estos pacientes en uno de los retos más demandantes.
El presente artículo tiene como finalidad mostrar un enfoque claro de las presentaciones urgentes en el paciente psiquiátrico, permitiendo una rápida evaluación, clasificación y tratamiento, logrando una atención oportuna y profesional que tanto exige y necesita la atención prehospitalaria hoy en día.
Triage en urgencias psiquiátricas
Todo paciente psiquiátrico debe ser evaluado según el grado de conducta de riesgo que presente; esto ayuda a que la aplicación del tratamiento sea lo más breve y adecuada posible.
El triage psiquiátrico de Molina -Lopez y cols. se ha desarrollado como una herramienta práctica y clasifica a los pacientes en cinco colores según su presentación clínica. (Cuadro 1)
- Marrón: Paciente con síntomas psiquiátricos secundarios a una urgencia médica; los más frecuentes son: evento vascular cerebral, encefalopatías, hipoglucemia o toxíndromes.
- Rojo: Paciente violento con agresividad heterodirigida o autodirigida.
- Amarillo: Paciente aguitado sin conducta agresiva manifiesta, se incluye el riesgo suicida potencial.
- Verde: Paciente hostil, demandante y poco colaborador, estable, sin otra condición de riesgo pero con síntomas psiquiátricos.
- Blanco: Ausencia de una condición médica y psiquiátrica urgente; generalmente es una urgencia sentida por el propio paciente.
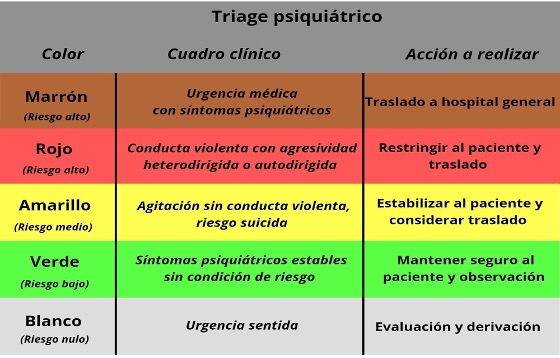
Cuadro 1 Triage psiquiátrico
Urgencias psiquiátricas
I Agitación psicomotriz: Quizá la urgencia psiquiátrica más frecuente; es un síndrome que se caracteriza por un incremento en la actividad motora (grita, agita las extremidades, camina, etc.) la cual no tiene un objetivo en específico. Este incremento de la actividad puede ir acompañado de conducta violenta (agresividad con el objetivo expreso de causar daño).
Etiología de la agitación psicomotriz
La etiología es variada y para integrar la información se sugiere interrogar a los familiares y/o presentes por separado para evitar en lo posible provocar al paciente.
- Orgánica: Intoxicación por drogas o medicamentos, delirium, síndrome de abstinencia a alcohol o drogas.
- Psiquiátrica: Cuadro agudo de esquizofrenia, crisis de ansiedad, intento suicida, trastorno límite de la personalidad, depresión agitada (común en el paciente geriátrico)
Tratamiento prehospitalario
Lo ideal es ser lo menos invasivo posible con el paciente e ir escalando el tratamiento.
Se sugiere iniciar con intervención verbal, la cual puede tener un resultado positivo con el paciente si se hace de forma apropiada. Las recomendaciones son: dejar en claro que se tiene la intención de ayudar, respetar el espacio personal del paciente,escuchar atentamente, ser conciso en las frases y no tener conductas hostiles hacia el mismo.
En caso de no lograr mantener un ambiente seguro se escala al tratamiento farmacológico y la restricción física.
El siguiente cuadro muestra el tratamiento farmacológico sugerido según el grado de agitación del paciente.
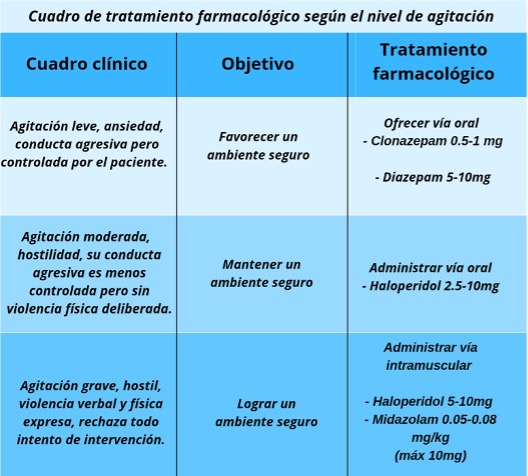
Cuadro 2 Tratamiento farmacológico del paciente agitado
Restricción física del paciente agitado
El tratamiento puede complementarse con restricción física a criterio del proveedor médico. La sujeción del paciente debe realizarse con un mínimo de cinco personas: dos para las extremidades superiores, dos para las extremidades inferiores y una persona protegiendo la cabeza.
Durante el procedimiento es importante explicar al paciente y a sus familiares que este proceso es necesario y transitorio, así como mostrar actitud de respeto y profesionalismo.
Una vez el paciente esté restringido se administra el medicamento de elección y se inmovilizan las extremidades.
Consideraciones
- Los inmovilizadores deben ser de un material suave pero resistente y durante el traslado debe evaluarse la calidad de la sujeción y la perfusión de las extremidades (pulso, llenado capilar y sensibilidad) a fin de evitar isquemia o
- Nunca subir a la ambulancia un paciente que se encuentre agitado sin el debido tratamiento farmacológico y/o restringido físicamente, ya que aumenta el riesgo de daño tanto del paciente como del personal.
En ocasiones existe la complicación de que el paciente se encuentre en un lugar poco accesible (encerrados, azoteas) o que se encuentre armado; en estas situaciones se sugiere no actuar de forma impulsiva y apoyarse de recursos adicionales.
II.Intento suicida: Se define como todo acto que tiene como finalidad terminar con la propia vida de forma intencional.
La conducta suicida puede manifestarse desde el pensamiento, la planeación, la amenaza, hasta el intento suicida; esta última es la manifestación más común por la que se acude al servicio de urgencias.
Evaluación de la conducta suicida
Si bien, algunos pacientes pueden no presentar conductas de riesgo a simple vista, es importante conocer la peligrosidad de esta.

Cuadro 3 Mnemotecnia “THE SAD PERSONS”
Tratamiento prehospitalario
Priorizar la atención a toda lesión o estado médico que ponga en peligro al paciente.
El abordaje debe ser tranquilo y evitando emitir juicios sobre la conducta del paciente, ya que una intervención incorrecta puede tener consecuencias fatales. Generalmente se tratará con episodios de agitación psicomotriz, por lo que se seguirá el tratamiento para la misma, recordando siempre iniciar con las intervenciones menos invasivas.
Importante tener en cuenta que toda amenaza de suicidio debe ser tomada en serio.
III.Delirium: Conocido también como síndrome confusional agudo, es una disfunción cerebral transitoria y fluctuante. El cuadro clínico se presenta con periodos de agitación psicomotriz, ansiedad, alteración del habla, alucinaciones, desorientación y pérdida de la memoria.
Criterios para el diagnóstico del delirium
El diagnóstico es meramente clínico y debe basarse principalmente en:
- Alteración de la conciencia (reactividad, memoria, lenguaje, percepción, etc..)
- Qué el cuadro clínico se establezca en horas o días y que tienda a fluctuar durante el día.
- Evidencia que el cuadro clínico sea causado por un trastorno médico, ,toxidrome, abstinencia o efectos secundarios a un medicamento.
Etiología del delirium
- Trastornos médicos: Sepsis (muy común), hipoglucemia, convulsiones, evento vascular cerebral, alteraciones de electrolitos
- Tóxicos y medicamentos: Cocaína, opioides, benzodiacepinas, alucinógenos, agentes colinérgicos.
Hay que destacar que el delirium cede una vez que se trata la causa médica que lo ocasiona.
Tratamiento prehospitalario
Como se mencionó anteriormente, el delirium cede al tratar la causa, por lo que es importante reconocer la etiología; si no se reconoce, se deben dar medidas de soporte (vía aérea, ventilación y circulación); en los periodos de agitación psicomotriz pueden administrarse 5-10 mg de Haloperidol intramuscular o intravenoso.
No se recomienda el uso de benzodiacepinas para tratar la agitación ya que pueden producir efectos paradójicos y agravar el cuadro clínico.
Conclusión
Las urgencias psiquiátricas merecen tanta atención y cuidado como cualquier otra; esto mejora puntos clave en la atención, como la identificación temprana de alguna manifestación urgente realizando un triage adecuado, provee un manejo humano y puntual al paciente, previniendo lesiones y disminuyendo el impacto psicológico que puede tener un abordaje incorrecto.
Se vive un tiempo en donde son menores los estigmas de padecer un trastorno psiquiátrico y, el que se recurra al servicio médico por un padecimiento urgente es más común. Darle importancia a tratar estos padecimientos es crear una atención médica completa que inicia en las calles con cada llamado.
Referencias y lecturas recomendadas
Sentíes Castellá H. et al. Psiquiatría para médicos no psiquiatras. 1ra edición.Editorial médica panamericana; 2011
- Triage en urgencias médicas y psiquiátricas [Vídeo de Internet, YouTube] 5 marzo del 2018. [Citado Diciembre 2022]; Disponible en: https://youtu.be/AwoX8szc-mU
- Télles Lapeira J, et al. Guía clínica del paciente agitado. Fisterra. Elsevier [Internet]. 2018 [Citado Diciembre 2022]; Disponible en: https://www.fisterra.com/guias-clinicas/el-paciente-agitado/
- Malavé Pérez et Agitación psicomotriz. En: Medicina de urgencias. Primera edición;2022: pp. 17-31
- Molina López Urgencias psiquiátricas, un nuevo enfoque. Asociación psiquiátrica mexicana; 2020
- Bertz M, Bordeaux Manejo de pacientes suicidas en urgencias. Ann Emerg Med. 2016 Feb; 67 (2): pp. 276–282.
- Juárez eT al. Factores de riesgo de delirium. Acta Med GA. 20 (3); pp. 258-265
- Zuria Alonso et. al. El Delirium. Una revisión orientada a la práctica clínica. Rev Asoc Esp Neuropsiq. 2012; 32 (114)
- Ramos, J. Contención Mecánica. Restricción de Movimientos y Aislamiento. Manual de Uso y Protocolos de Procedimiento. Masson S.A. Barcelona; 2009.
Cite este artículo como: Gustavo Arroyo, “Urgencias psiquiátricas en prehospital, un enfoque claro.” blog EMergiendo SMME, marzo 2023. Disponible en: https://emergiendo.org.
Editor revisor: Dr. Jorge Velázquez Rabiela

Amaury Mercado
Gustavo Emiliano Arroyo
-
Técnico en urgencias médicas nivel avanzado en Cruz Roja Mexicana
-
Diplomado en Fundamentos de Neurociencia en Consejo mexicano de Neurociencias
-
Paramédico voluntario en Cruz Roja CDMX
-
Instructor del Técnico en urgencias médicas nivel avanzado en Cruz Roja


